人手不足と患者のニーズの増加に直面し、世界の医療機関は、医療の提供のあり方を見直す必要に迫られています。また、医療分野が環境の負荷を減らす重要性もこれまで以上に認識されつつあります。この記事では、多くの人々に持続可能な形で質の高い医療を提供するイノベーションの可能性を示す、ヘルスケアテックトレンドTop 10をご紹介します。
※本記事はロイヤル・フィリップスの10 healthcare technology trends for 2025を翻訳したものです。
1. 生成AI: 時間を節約するバーチャルアシスタント
医療現場では人手不足が深刻化しており、ヘルスケア・リーダー(※)たちは業務の負担を軽減するために自動化のための技術の活用に目を向けています。2024年の「Philips Future Health Index」の報告によれば、調査対象となったヘルスケア・リーダーの92%が、繰り返しの多い業務やプロセスを自動化することが人手不足の問題に対処するために不可欠だと考えています。同じく92%が、自動化によって管理業務や事務作業を削減して医療従事者がより多くの時間を患者と過ごせるようになると期待しています。
このトレンドで注目を集めているのが 生成AI です。 この技術を医療分野で活用することを想像できませんでしたが、今や世界のヘルスケア・リーダーの85%が医療従事者の生産性を高めるためにすでに投資している、または今後3年以内に投資を計画していると回答しています。2025年には、生成AIを活用してワークフローの生産性を向上させる動きがさらに加速するでしょう。
すでに今日の臨床現場においても、生成AIは医療従事者の貴重な時間を節約するバーチャルアシスタントとして機能し、膨大な言語モデルにより臨床メモを整理し、チーム間での患者情報の伝達を簡素化しています。例えば、がん治療の分野では、膨大な過去のレポートを要約し、患者の病歴に関する洞察を即座に提供することで、医療チームの意思決定をサポートします。また、診断報告の迅速化や、複雑で専門的な医療情報をわかりやすい言葉に変換することで、患者が自身の治療に積極的に関与できるようにもなります。
※ヘルスケア・リーダー:病院、診療所、画像センター / オフィスベース・ラボ、緊急ケア施設に勤務する、最終意思決定者であるか、意思決定に影響⼒を持つ経営幹部または上級幹部。

2. AIで診断を簡素化する
AIは、業務を大幅に効率化し、患者エンゲージメントを向上させますが、医療におけるAIの役割は自動化を推進することだけではありません。AIは医療従事者のスキルを向上させることが可能です。世界中の多くの医療システムで熟練したスタッフが不足している中、AIは複雑な診断を簡素化し、経験の浅い専門家でも自信を持って質の高い医療を提供するサポートをするのに役立ちます。
例えば、最近のAIの進歩により心臓CTが使いやすくなり、より多くの施設で利用できるようになったことで、キャパシティ(患者の受け入れ能力)が拡大し、より多くの人々に質の高いケアを提供できるようになりました。また、経験の浅い技術者でも、遠隔でのコンサルテーションや専門的なトレーニングを活用することで、バーチャルサポートと安心感を得ることができます。同様に、AIを超音波システムに組み込むことで、医師が心臓疾患の検出、診断、モニタリングをより効率的かつ確実に行えるようになります。
さらに、AIをがん治療に組み込むことで、放射線療法や化学療法に伴う心臓疾患のリスク上昇にも対応し、患者ケアを強化することができます。研究によると、さまざまながんを克服した成人のがんサバイバーは、心血管疾患を発症するリスクが37%高いことが分かっています[1]。最新のAI技術は、初期段階で心毒性の兆候を迅速に検出することができます。再現性の向上と検査時間の短縮により、このプロセスはより効率的で信頼性が高くなり、治療遅延のリスクが軽減されます。これにより、がん患者が回復の過程で深刻な心臓の問題を抱えるリスクを軽減できます。これは、患者にとって大変喜ばしいことです。

3. 外科手術における静かな革命
低侵襲手術が従来の開腹手術に取って代わりつつあり、手術における静かな革命が進行しています。低侵襲手術は、特に心血管疾患の治療方法を大きく変え、患者にとって早い回復、痛みの軽減、合併症のリスク低減といった多くの利点があります。
新しい技術が導入されることで低侵襲手術はさらに高度化しましたが、その一方で手術の複雑さも増しています。医師は、ライブの2D X線画像、3D超音波、血管内超音波(IVUS)、およびFFRやiFRによる生理学的フロー測定などの情報源からデータを収集・分析しながら、患者の状態を細心の注意を払ってモニタリングする必要があります。そのため、システムやソフトウェア、デバイスの統合がますます重要になっています。これらを統合にすることにより、介入治療を行う医師は、心臓手術の各段階において、患者をよりコントロールすることができ自信を持って治療できます。
さらに、最新のイメージガイデッドセラピーのイノベーションは、脳卒中治療における救命の可能性を拡げています。地球上で2秒に1人が脳卒中を起こしており、これは死亡原因の第2位であると同時に、長期的な障害の主な原因でもあります。しかし、非常に効果的な治療法といわれる低侵襲治療を受けることができるのは世界の人口のうちたったの5%未満です[2]。この治療の普及には、脳卒中治療を対応可能な病院を増やすことや、最新のインターベンション技術に関する医療従事者の育成が不可欠です。フィリップスは、世界脳卒中機構(World Stroke Organization)と協力し、この治療の普及に向けて取り組んでいます。
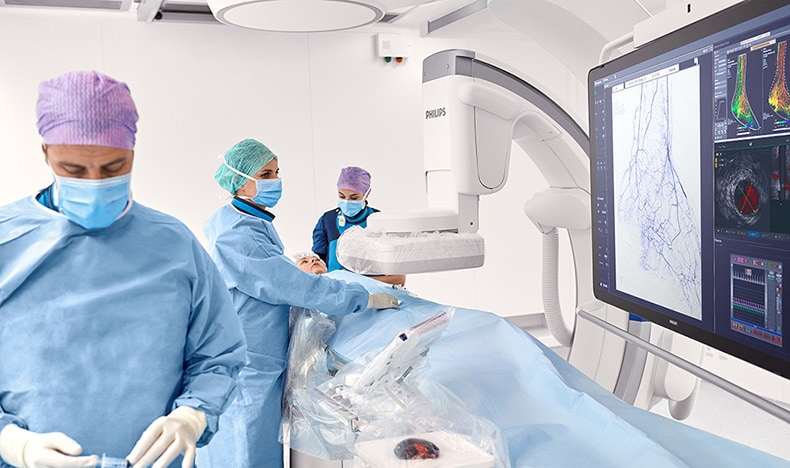
4. 集中治療における患者データの集約
集中治療の現場では、時間が非常に重要です。しかし、時間は常に不足しており、医療従事者は分散した情報源から患者データを集めるのに貴重な時間を費やしています。この課題を解決するために役立つのは、オープンエコシステムを活用した患者モニタリングです。このアプローチにより、異なるベンダーによる医療システムの間でもデータを共有でき、病院内のどこからでもアクセス可能な、統一された患者情報の共有が実現します。
2025年には、このオープンエコシステムアプローチに基づく患者モニタリングがさらに進化すると予想されます。すでに、医療機器の統合やベンダーニュートラルな相互運用が、医療機関の臨床効率とデータの正確性を向上させ、スタッフが患者のケアに集中できる環境を提供しています。業界パートナーとともに相互運用の基準を確率させることで、システムやデバイスが共通言語で「対話」できるようになり、患者情報の共有がさらに容易になります。
データの縦割りを解消することで、医療提供者が患者の容態の変化を予測し、未然に防ぐためのアルゴリズムもさらに進化すると期待されています。集中治療における高度な分析の可能性はまだ始まったばかりで、スマートルールを活用してケアチームに即時対応可能なアラートを提供する取り組みが進んでいます。将来的には、AIが患者を何千もの類似ケースと比較し、各患者に最適なアプローチを決定するのに役立つ、よりパーソナライズされた情報を提供できるようになります。

5. 自宅が新しい病室に
これまで紹介した4つの医療技術トレンドは病院でのケアの改善にフォーカスしていましたが、2025年に注目されるもう一つの重要なトレンドが、医療の場が病院から自宅へとシフトしていく動きです。急性期ケアを必要とする患者向けの「病院在宅プログラム」が拡大を続けており、病院内に限定されることなく、患者がどこにいても質の高いケアを受けられる環境が整いつつあります。
このシフトにおいて重要な役割を果たしているのが、遠隔患者モニタリングです。これにより、医療従事者はリアルタイムで患者のデータを把握し、遠隔でケアを管理することが可能になります。また、慢性心不全などの慢性疾患を持つ患者の再入院を減らす効果が確認されており、術後における早期に安全な退院をサポートするモニタリングとしてもますます利用が拡大しています。このようにして、病院はより緊急性の高い患者のために貴重な病床を空けることができ、患者は自宅でも快適なケアを受けることが可能になります。
2025年には、AIや予測分析がさらに進化し、バイタルサインやその他のデータを基に患者の健康リスクを遠隔で検出する機能が強化されると予想されます。実際、2024年の「Philips Future Health Index」レポートでは、リモートでの患者モニタリングが今後3年間でAI導入のスケジュールにおいて最大の注力分野であることが示されています。ヘルスケア・リーダーの41%が投資を計画しており、タイムリーな介入を可能にすることで合併症や入院を防ぎ、患者の生活の質を向上させることが期待されています。これにより、患者は自宅でケアを受けながら安心感を得ることができるのです。

6. 遠隔医療でどこへでも医療を提供する
新型コロナウイルスのパンデミックをきっかけに、バーチャル・ケアの利用が急増しました。今日において、バーチャル・ケアは、特にリソースに乏しい環境における医療を改善することで、世界中で医療のあり方を変えるきっかけとなっています。医療が行き届いていない地域やコミュニティに直接医療を提供することは、医療へのアクセス、公平性、そして経済的負担軽減を改善するために不可欠な要素です。
遠隔患者モニタリング、ポイントオブケア超音波(現場で行う超音波検査)、リアルタイムのビデオ診療などを通じて、遠隔治療は場所を問わず、より多くの人々に医療を提供する可能性を広げます。また、プライマリケア(初期医療)の医師が遠隔治療を利用して専門家の助けを借りて問題の40%を解決できるため、専門医の診察の必要性を減らすことも可能となります[3]。
例えば、遠隔医療を活用することで、サテライトにいる超音波検査技師や患者が、医師とリアルタイムで超音波検査の所見を話し合うことができます。これにより、互いに長時間の移動をする必要がなく、離れた場所にいながら医療機関と同等のケアを受けることが可能です。同様に、デジタル化、インフォマティクス、AIの進歩によって、低所得国や医療が十分に行き届いていない地域での産科ケアの質とアクセシビリティが向上しています。AI対応の携帯型超音波装置の読影を専門のオペレーターが行う必要がなくなり、検査を実施するためのトレーニングの負担が軽減されます。
遠隔医療は今や世界中で広がりを見せています。たとえば、島のみで構成されているインドネシアでは、医療へのアクセスの課題が特に顕著ですが、政府の医療戦略に沿ったデジタルヘルスの改革が進んでいます。遠隔治療、遠隔患者モニタリング、AIは、同国が遠隔地の患者にも医療を提供するために使用する主要なツールとなっています。

7. データ活用とデジタルヘルスによる子育て改革
スマートデバイスやアプリが育児の日常に組み込まれたことで、現代の育児は明らかにデジタルが進んでいます。保護者はこれまでにないほどのデータを入手でき、それが子どもの健康全般についてデータに基づいた意思決定を可能にし、安心感を与えています。実際、監視機能だけでなく、子どもの行動パターンに関する予測的なインサイトを提供するAIテクノロジーの関心が高まっています。
2025年に向けて、特に初めて保護者になる人々を中心に、子どもを見守るアプリやコネクテッドデバイスを活用するようになると予想されます。調査では、米国では80%、欧州では79%がウェアラブルやスマートテクノロジーの使用に前向きであり[4,5]これは、子どもの安全と健康をサポートするために、データに基づく子育てのルーティンを取り入れたいという願望が高まっていることを示しています。
スマートホームの普及により家庭内でのコネクテッドデバイスの使用が促進され、保護者はスマートフォンやパソコンで動画や音楽などのデバイスに容易にアクセスできるようになりました。靴下、乳児用おしゃぶり、トラッカーなどのウェアラブルやスマートデバイスは、呼吸パターン、体温、心拍数など、子どもの活動やバイタルサインに関する情報をリアルタイムに提供します。AI対応のベビーモニターの中には、乳児の泣き声を解析し、空腹などのニーズに迅速に対応できるものもあります。
デジタルヘルスツールが現代の子育てを目覚ましい方法で変革していることは明らかです。これらのスマートテクノロジーは、直接的な子育ての代替にはなりませんが、実用的な情報を提供し、親に安心感を与えます。

8. 持続可能なAIによる持続可能性のためのイノベーション
これまでお伝えしたヘルスケアテックトレンドが示すように、AIには医療を変革し、効率を改善し、人々の生活を向上させる大きな可能性があります。そして今、AIはヘルスケア・テクノロジーを含む企業の持続可能性の向上にも貢献し始めています。
医療は世界のCO2排出量の4.4%を占めており[6]、これは航空業界や海運業界を上回る数値です。AIはサプライチェーンの分析を行い、改善すべき点を特定し、廃棄物を削減し、施設管理を改善させる手助けをします。このような運用効率化はほんの始まりに過ぎません。例えば、AIはすでに画像診断のスピードを向上させ、1回のスキャンあたりの電力消費量を削減しています。AIを活用して、医療分野の排出量と環境への影響をどのように減らすかは、2025年以降に向けて大きな可能性を秘めています。
しかし、医療分野でのAIの普及は、予期せぬ環境への重大な影響のリスクも伴います。持続可能なイノベーションやAIモデルの必要性についての認識は高まっています。しかし同時に、医療分野ではAIが二酸化炭素排出量を増加させていることが疑問視され、開発担当者は持続可能性を向上させる方法を模索しています。
なぜなら、デジタルソリューションにはデータの生成、処理、保存に膨大なエネルギーと資材が必要であり、熱を発するデータセンターを冷却するために水も使用されるからです。これらはすべて医療のカーボンフットプリントに寄与します。実際、AIのエネルギー消費は毎年26%から36%の割合で増加しており、データセンターの電力使用量は4年以内に3倍になる可能性があります[7]。また、電子廃棄物(e-waste)も重要な課題の一つです。生成AIは2030年までに最大250万トンの電子廃棄物を生み出すと予測されています[8]。医療のデジタル化が進む中、企業はAIのエネルギー、資材、水の使用を管理・最小化することが、環境への影響を最小限に抑えるために不可欠であると認識されはじめています。

9. 医療業界全体の環境負荷を削減
医療分野のカーボンフットプリントの大部分(71%)は、製品やサービスの生産、輸送、廃棄を通じたサプライチェーンから生じています[9]。これらの「Scope 3排出量」を削減することは、企業自身の排出量を削減するよりも7倍の影響をもたらすとされています。医療機関は、今後の政府規制への対応や全体的な環境負荷の軽減だけでなく、企業の財務パフォーマンスを向上させるためにも、サプライチェーン排出量に取り組む重要性をこれまで以上に認識しています。そのためバリューチェーン全体でパートナーと協力し、変革を推進しています。
サプライチェーンにおいては、循環型製品設計やサプライヤーとの連携などを通じて、透明性の向上と持続可能な意思決定が重要視されるようになっています。2024年版「Philips Future Health Index」の報告によると、今後3年間でヘルスケア・リーダーの41%が持続可能な目標や取り組みを持つサプライヤーを選択する予定であり、循環型機器を含む持続可能な調達プランを導入する予定です。私たちフィリップスなどの企業は、サプライヤーが環境基準を満たし、持続可能な慣行を採用できるよう、サプライヤーと直接協力しています。このような責任ある製品とサービスの調達は、ヘルスケアバリューチェーン全体にプラスの波及効果をもたらすでしょう。
また、「少なく使う」「長く使う」「再利用する」を強調する循環型の取り組みも、医療機関やそのサプライヤーが原材料の使用量や廃棄物を大幅に削減する方法の一つです。その一例がリファービッシュ(再生)です。一般向けの家電製品やIGTシステム、MRIなどの医療機器を再生した製品は、性能を損なうことなく、持続可能でコスト効率の高い選択肢を提供します。再生された医療機器の市場は、2024年の170.5億ドルから2029年には307.8億ドルに成長すると予測されています[10]。取り組みを受け入れることで、医療機関は環境への影響を大幅に削減することが可能です。

10. 気候変動に対応する医療システムの強化
気候変動がますます深刻な課題となる中、病院や医療システムの準備態勢を強化することが急務となっています。世界保健機関(WHO)は、熱波、干ばつ、洪水、大気汚染、山火事などによる死傷者や病気を含め、気候変動がすでに健康に多くの影響を及ぼしていると報告しています[11]。多くの医療機関では気候変動に関連した健康問題を抱える患者の増加を目の当たりにしていますが、すべての施設がその増加に対応する準備ができているわけではありません。これらの課題は患者ケアにとどまらず、医療機関の運営や施設にも影響を及ぼします。 2025年には、この課題に対する関心がさらに高まり、ヘルスケアテックが新たな課題に対応できる医療業界を支える重要な役割を果たすことが期待されています。その一つの方法は、気候災害の中でも継続的かつ効果的に医療を提供できるよう、レジリエント(回復力のある)なインフラを開発することです。これには、医療機関の再生可能エネルギーへの転換や、炭素排出量と運営コストを削減するための持続可能な取り組みが含まれます。 さらに、医療従事者が熱関連疾患やベクター媒介感染症(蚊などを介した病気)に対応するための知識やスキルを習得するためのトレーニングや教育プログラムの充実も重要です。加えて、早期警報システムの導入により健康リスクを最小限に抑える迅速な対応が可能になり、地域の健康プログラムを強化することで、予防医療や気候に敏感な健康状態の管理を地域レベルで向上させることができます。 これらの取り組みを取り入れることで、医療業界は気候変動の影響により適応し、すべての人々にとって健康的な未来を実現することが可能となります。

出典
[1] https://www.jacc.org/doi/10.1016/j.jacc.2022.04.042 [2] https://www.ncbi.nlm.nih.gov/books/NBK562154/ [3] https://hbr.org/2022/05/the-telehealth-era-is-just-beginning [4] Philips Pregnancy+ user survey, 2022 [5] Philips Pregnancy+ parents survey conducted by InSights Consulting, November [6] https://noharm-global.org/documents/health-care-climate-footprint-report [8] https://www.nature.com/articles/s43588-024-00712-6 [9] https://noharm-global.org/documents/health-care-climate-footprint-report [11] https://www.who.int/news/item/02-11-2023-climate-change-and-noncommunicable-diseases-connections
2022
ソーシャル メディアでシェア
トピック
この記事について

つなぐヘルスケア
フィリップスはヘルステクノロジーのリーディングカンパニーとして、革新的な技術を通じ、人々のより良い健康と満ち足りた生活の実現を目指しています。 つなぐヘルスケアでは、一人ひとりの健康の意識を高め、より豊かなヘルスケア生活につながる身近な情報をお届けします。







