現在、日本人女性の11人に1人がかかると言われる乳がん。早期の発見・治療によって乳がんで亡くなる方を減らすため、国はマンモグラフィによる検診を推進しています。ただし、マンモグラフィだけですべてのがんを見つけられるわけではありません。乳腺組織の密度の高い「デンスブレスト(高濃度乳房)」の場合、超音波検査を併用したほうがよいこともわかってきました。長年にわたり日本でピンクリボン運動*を推進してきた聖マリアンナ医科大学附属研究所ブレスト&イメージング先端医療センター附属クリニック院長の福田護先生に、乳がん検診の最新情報を伺いました。 *乳がんの正しい知識を広め、検診の早期受診を推進することなどを目的とした乳がん啓発運動
ライフスタイルの変化で乳がんのリスクが増大
乳がんは、早期に発見して適切な治療を施せば、治癒率の高いがんです。日本人女性の10年生存率(治療開始から10年後に生存している人の割合)は80.7(全がん協加盟施設の生存率行動調査)%と、諸外国に比べて高い値を示しています。とはいえ、日本で乳がんにかかる女性の数は年々増えており、すでに女性がかかるがんの第1位になっています。2020年頃には、年間の患者数は10万人に及ぶとの推計もあります。 乳がんが増えている原因は正確には解明されていないものの、そのカギを握るのが女性ホルモンであるエストロゲンです。エストロゲンが乳がん細胞の中にある受容体と結びつくことで、乳がん細胞の分化や増殖が促されるからです。 現代の日本人女性は、栄養状態や体格がよくなって初潮が早く、閉経が遅くなる一方、出産回数は減少傾向にあります。結果として相対的に生涯月経回数が増え、昔に比べてエストロゲンの分泌期間が長くなっており、その分、乳がんのリスクが高まっているのです。

検診受診は早期発見の第一歩
乳がんにかかる人が増えているばかりでなく、乳がんで死亡する人も増加しています。診断や治療が進歩した現在でも、乳がん患者の約20%が死亡し、2015年には1万3800人もの方が乳がんで亡くなりました。早期に見つけて治療すれば治る可能性の高い病気であるにもかかわらず、罹患率の上昇とともに、死亡率が上がりつつあります。 欧米では検診受診率の向上によって早期発見が増え、死亡率減少に貢献しています。ところが日本では、乳がん検診を受ける人はいまだに多くありません。アメリカでは受診率が8割を超えているのに対し、日本は4割前後です。 以下で詳しく説明するように、検診にはいくつかの方法があります。年齢や個々人の体質などによって、効果的な検診方法は異なります。まずは検診を受けてみてご自分の乳房の状態を把握し、正しい知識に基づいて適切な検診方法を選択していただきたいと思います。
死亡率低下が証明された唯一の検診方法「マンモグラフィ」
乳がん検診には、市区町村が行う「対策型検診」と人間ドックなどが行う「任意型検診」があります。一方、乳がん検診として用いられる検査方法として、視触診、乳房エックス線検査(マンモグラフィ)、超音波(エコー)、MRIの4つがあります。 このうち、対策型検診で採用されているのがマンモグラフィです。現在、厚生労働省はがん検診の指針の中で、乳がんについて「40歳以上の女性を対象として、2年に1回、問診とマンモグラフィを実施すること」を推奨しています。 なぜ対策型検診ではマンモグラフィなのでしょうか?それは、国の公共的な予防対策と位置づけられているからです。検診の費用を公費でまかなうには、確実に死亡率が下がるという科学的な根拠が必要。乳がんの検診方法のうち唯一、世界中で使われており、40歳以上の女性を対象とすると、「乳がん死を15~20%減らせる」というデータがあるのが、マンモグラフィ検診なのです。
マンモグラフィでがんを見つけにくい乳房がある
マンモグラフィは現状で、乳がんで亡くなる人を減らすために最も確実な検査方法であると言えます。とはいえ、じつはこの検査方法も万能ではありません。エックス線画像で判断するマンモグラフィでは、がんを見つけにくい乳房もあるのです。それが「デンスブレスト(高濃度乳房)」と呼ばれる状態です。
乳房は、主に乳腺組織と脂肪でできています。乳房内の乳腺の割合を「乳腺濃度」といい、その濃度の高い乳房がデンスブレストです。なぜ乳腺濃度が高いとがんが見つけにくいのでしょうか? それは、マンモグラフィではがんも乳腺もともに白く写るからです。一方で脂肪は黒く写るので、乳腺濃度が低く脂肪の割合が高い乳房なら、黒地に白いがんが見分けやすいわけです。
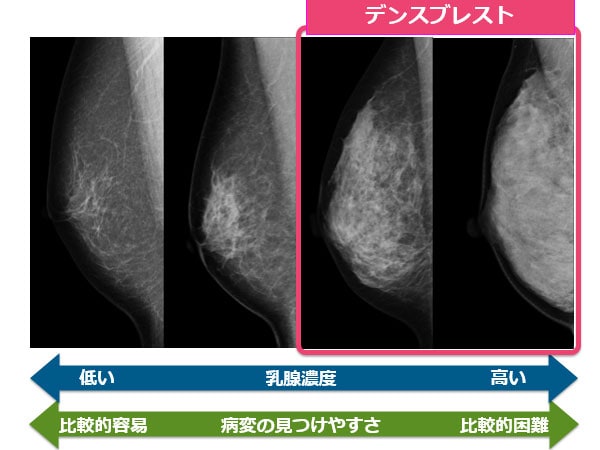
大きな乳房は脂肪が多く相対的に乳腺は低濃度で、反対に小さな乳房では脂肪が少ないことから乳腺が高濃度になりがちです。また、乳腺は授乳期を過ぎると次第に退縮していくため、加齢とともに乳腺濃度は低くなります。日本人は欧米人に比べて乳房が小さく、50歳以下の女性では7~8割がデンスブレストだと言われます。

デンスブレストかどうかはマンモグラフィでわかる
最新の研究で、デンスブレストの場合、マンモグラフィ検査とエコー検査を併用することで乳がんの発見率が上がることがわかってきました。エコー検査は超音波を乳房に当て、反射してきた音波を画像化するものです。しこりは黒く、乳腺は白く写るので、デンスブレストの場合でもしこりを発見できます。 国家的プロジェクト「J-START**」は、40歳代の女性を対象として比較試験を行ったところ、エコーを併用した場合の早期乳がん発見率はマンモグラフィのみの場合の約1.5倍になるという結果が出ました。 乳がんは乳腺に発生することから、乳腺濃度が高いほど乳がんの発症リスクも高くなると言われています。デンスブレストの人は、マンモグラフィだけでなくエコーも受けることも考慮してください。
デンスブレストであるかどうかは、マンモグラフィによって判断できます。マンモグラフィの画像を診断する際には、乳腺濃度の低い順に「脂肪性」「乳腺散在」「不均一高濃度」「高濃度」の4段階に分けることが決められており、後半の2段階がデンスブレストにあたります。 日本ではまだ、乳腺濃度に関する情報を本人に通知することが義務付けられていません。ただし、検診受診者にお伝えする市区町村が今後増えることも考えられます。 **乳がん検診における超音波検査の有効性を検証するための比較試験
がんによる石灰化にはマンモグラフィが有効
では、デンスブレストであることがわかった場合、その後はエコー検査だけを受ければよいのでしょうか?じつはそうではありません。マンモグラフィは、乳腺の「石灰化」を見つけるのが得意だからです。 石灰化には良性と悪性があり、大半は良性で、そのまま放置してかまいません。しかし、まれには悪性の場合があります。これは、がん細胞が死滅したところにカルシウムが沈着してできる、いわば乳がんの副産物です。 マンモグラフィは0.1~0.5mm程度のごく小さな石灰化も写し出せます。そこで死亡率減少効果が証明されているマンモグラフィに加えてエコーを行うのが一般的です。早期発見のためには定期的にマンモグラフィ検査を受ける価値があると言えます。
お勧めできない、過剰な検診受診
もちろん、40歳を超えたら2年に1度は必ず検診を受けていただきたい。検診を受けない年や検診の対象年齢に満たない人でも、しこりなどの異常に気づいた場合は、ただちに専門医を受診してください。また、親族に乳がんにかかった人が多くいる場合、40歳前から検診を開始した方がよい場合があり、かかりつけ医とご相談ください。 しかし、それ以外の若い女性が過度に検診を受けることは、あまりお勧めできません。マンモグラフィ検査では微量とはいえ放射線を被ばくしますし、他の検査方法を含め、がんではなくても精密検査が必要と判断される可能性があります。実際には問題ない状態であるにもかかわらず、「要精密検査」と言われれば、疑いが晴れるまで不安がつのるでしょう。 現在、がん医療は世界的に「個別化」へ向かっています。一律に治療方針を決めるのではなく、年齢や性別、家族歴、体質、ライフスタイル、がんの性格などさまざまな属性やデータを検討した上で、一人ひとりに適応した治療法を医療者と患者さんが一緒になって考える医療です。検診もこれと同じで、画一的に「すべての人がこの検査を受ければ安心」というものはありません。科学的な根拠に基づき、個別に最適なものを組み合わせて選択していくことが必要なのです。
最近は著名人が自らの乳がん体験をブログなどで公表し、注目を集めています。中には30歳代前半で乳がんにかかった人もいることから、若い女性で「自分は大丈夫だろうか」と心配したり、検診方法に疑問を抱く人もいるかもしれません。
乳がん患者を支えるピンクリボンアドバイザー
そして、あなたご自身が正しい知識を得たなら、周囲の人にも乳がん検診を勧めてあげてください。ただし、勧める以上は、その人が実際に乳がんであった場合に、支えてあげる力量が必要です。つまり、単に知識を持つだけでなく、乳がん患者さんのサポートのあり方を学ぶことが求められるのです。
最も大切なのは、皆さん自身が乳がんや検診について正しい知識を持ち、自分の考えで健康管理をすることです。現代社会は情報があふれていますが、それに振り回されるのではなく、正確な情報を上手に取り入れて、自分はどのように考え、行動すべきかを冷静に判断しましょう。乳がん体験者のさまざまな発言も、その人ががんとどのように向き合っているのか、生き方の一つのお手本として見てほしいと思います。

これまで、日本のピンクリボン運動*はさまざまな団体や企業、自治体などが主導する形で発展してきました。今後は、これまでの運動形式に加え、個人から個人へ働きかける活動が必要だと私たちは考えます。その結果誕生したのが、ピンクリボンアドバイザーの認定資格です。 現在すでに初級6000人、中級1200人を超えるピンクリボンアドバイザーが誕生しています。これらのピンクリボンアドバイザーがそれぞれの立場で活動することにより、乳がん早期発見のための啓発が進み、乳がん患者さんやその家族にとって優しい社会をつくる運動が広がっていくことを願ってやみません。
福田 護(ふくだ・まもる)
聖マリアンナ医科大学附属研究所 ブレスト&イメージング 先端医療センター附属クリニック院長
1943年生まれ、富山県出身。1969年に金沢大学医学部を卒業後、国立がん研究センターの研修医を経て、1974年に聖マリアンナ医科大学第1外科学助手に就任。翌年渡米し、メモリアル スローン・ケタリングがんセンター、バージニア大学などで3年間学ぶ。帰国後、聖マリアンナ医科大学に戻り、2002年、聖マリアンナ医科大学外科学(乳腺・内分泌外科)教授に就任。2009年より現職。日本乳癌学会、日本乳癌検診学会の名誉会員他、認定NPO法人乳房健康研究会の理事長などを務める。著書に『よくわかる乳がん治療』(主婦と生活社)、『乳がん全書』(法研)など。

